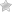Постоянно повышенное кровяное давление в медицине имеет несколько названий: гипертония, артериальная гипертензия, гипертоническая болезнь. Заболевание может стать причиной повреждения почек, сердца, сосудов, вызвать инсульт, сердечный приступ, кровотечения при язве желудка и другие тяжелые последствия. Чтобы не допустить опасных для здоровья состояний, необходимо вовремя принимать меры по предотвращению болезни и знать факторы риска, которые в большой степени повышают вероятность возникновения гипертонии.
Что такое гипертоническая болезнь
Это хроническая патология, которая развивается вследствие дисфункции сосудистой регуляции, почечного и нейрогуморального механизмов. Гипертоническая болезнь (ГБ) – это опасное состояние организма, при котором наблюдается стойкое повышение артериального давления (АД) с показателями свыше 140/90 мм рт. ст. у пациентов, не принимающих антигипертензивные лекарственные средства.
Гипертония составляет примерно 40% от всех сердечно-сосудистых патологий. У мужчин болезнь встречается чаще, чем у женского населения. Риск развития патологии у обоих полов повышается с возрастом. В основном гипертония диагностируется у пациентов после 40 лет, но в последнее время болезнь все чаще регистрируется в подростковом и юношеском возрасте.
Мнение врача:
Гипертоническая болезнь является одним из наиболее распространенных заболеваний среди взрослого населения. Врачи отмечают, что факторы риска этого заболевания могут быть как эндогенными, так и связанными с образом жизни и воздействием внешней среды. Среди эндогенных факторов выделяются генетическая предрасположенность, возраст и пол пациента. Однако, образ жизни также играет значительную роль в развитии гипертонии. Нерегулярное питание, избыточное потребление соли, недостаток физической активности, употребление алкоголя и курение могут значительно увеличить риск возникновения гипертонической болезни. Кроме того, воздействие внешней среды, такое как загрязнение воздуха, стрессы и неблагоприятные климатические условия, также могут оказывать негативное влияние на состояние здоровья сердечно-сосудистой системы.
Стадии ГБ
Гипертония – это хроническая патология, которая имеет три стадии развития. У взрослого человека оптимальным считается АД 120/80 мм рт. ст. Небольшое отклонение от данных показателей до 139/89 мм рт. ст. тоже относится к норме. Более высокие цифры в медицинской практике считаются патологией. Диагноз «гипертоническая болезнь» ставится при многократном фиксировании показателей свыше 140/90 в разных условиях.
Гипертония первой стадии отличается скачкообразным изменением давления. Это уже указывает на протекающий в организме патологический процесс. Заболевание на ранней стадии почти всегда протекает бессимптомно. Пациент не обращает внимания на некоторые признаки гипертонии, что объясняет большой процент поздних обращений за квалифицированной помощью. Симптомы гипертонической болезни первой стадии:
- показатели АД: от 140/90 до 159/99 мм рт. ст.;
- головные боли;
- спутанность сознания;
- снижение умственной работоспособности;
- одышка;
- тахикардия;
- повышенная отечность;
- задержка в организме жидкости;
- изменение количества и цвета мочи.
Гипертония второй стадии – это артериальная гипертензия, протекающая в умеренной форме. На этом этапе развития заболевания наблюдаются более длинные периоды повышения АД, чем вначале. Показатели давления при гипертонии 2 стадии редко возвращаются к нормальным. Состояние пациента:
- показатели АД: от 160/109 до 179/109 мм рт. ст.;
- нарушение сна;
- дискомфорт в области сердца;
- сердечная недостаточность;
- нарушение памяти, зрения;
- постоянная раздраженность;
- головокружение;
- шум в ушах;
- ноющая боль в затылке;
- расширенные сосуды глаз;
- кожа лица гиперемирована;
- отеки лица, рук.
Статьи по теме
- Виды инсульта – ишемический, геморрагический, спинальный, факторы риска и механизм развития, последствия
- Гипохолестериновая диета для больных гипертонией – меню на неделю с пошаговыми рецептами блюд
- Лечение гипертонии у пожилых людей – лекарственные препараты, рецепты народной медицины, рацион питания
Гипертония третьей стадии – это тяжелая форма заболевания. Для нее характерно наличие у пациента перенесенного инфаркта миокарда, инсульта и других серьезных патологий в анамнезе. Полностью вылечить гипертензию на этой стадии удается в очень редком случае, только если высокое АД длится непродолжительное время или носит вторичный характер. Клиника гипертонической болезни тяжелой формы:
- показатели АД: от 180/110 мм рт. ст. и выше;
- гипертрофия левого желудочка;
- гипертрофия межжелудочковой перегородки;
- нарушение координации движений;
- энцефалопатия;
- ишемические или геморрагические инфаркты;
- различные поражения почек;
- стойкое ухудшение зрения;
- продолжительные гипертонические кризы;
- параличи и парезы из-за нарушения мозгового кровообращения;
- ограничение возможности самостоятельно передвигаться, обслуживать себя.
Интересные факты
- Гипертоническая болезнь поражает примерно 30% взрослого населения планеты, и ее частота увеличивается с возрастом. Примерно 70% из них имеют избыточную массу тела или ожирение.
- Курение табака является одним из наиболее значимых поведенческих факторов риска развития гипертонии. Помимо никотина, дым сигарет содержит токсичные вещества, которые повреждают сосуды, увеличивая риск возникновения гипертонии.
- Избыточное потребление алкоголя может привести к временному или стойкому повышению артериального давления. Злоупотребление алкоголем также может способствовать увеличению веса, что является дополнительным фактором риска гипертонии.
Факторы риска при гипертонической болезни
Развитие, прогрессирование, осложнения артериальной гипертензии напрямую связаны с наличием факторов риска возникновения этого патологического процесса. Гипертония – это результат сложного взаимодействия внутренних (эндогенных) и внешних (экзогенных) причин. Возникновению патологии способствуют приобретенные и врожденные особенности организма, которые ослабляют его сопротивляемость неблагоприятным внешним условиям.
Факторы риска развития артериальной гипертензии классифицируются по двум показателям: изменяемые и неизменяемые. Первые зависят от решений человека и его образа жизни. К ним относятся:
- вредные привычки;
- гиподинамия;
- курение;
- прием алкоголя;
- ожирение и прочие.
Неизменяемые факторы риска гипертонической болезни – это те, на которые человек не может повлиять: наследственность и физиология (пол, возраст). Во многих случаях гипертензия является болезнью, передаваемой по генам. Если кто-то из родственников страдал гипертонией, то велика вероятность, что недугу будет подвержено следующее поколение. Что касается физиологических факторов, то по статистике более подвержены заболеванию мужчины среднего возраста. Это объясняется тем, что женский организм вырабатывает эстрогены – гормоны, выполняющие защитную функцию.
Эндогенные
Внутренние факторы риска артериальной гипертонии – это наличие заболеваний или состояний, провоцирующих высокое кровяное давление. Среди них:
- сахарный диабет;
- атеросклероз венечных сосудов сердца;
- повышенная вязкость крови;
- нарушение метаболизма;
- болезни почек (пиелонефрит, нефрит, гломерулонефрит);
- повышенная концентрация в крови натрия или кальция;
- действие адреналина во время стрессов;
- дислипидемия (нарушение жирового обмена);
- повышенное содержание мочевой кислоты;
- нейроциркуляторная дистония;
- беременность;
- менопауза.
Связанные с образом жизни и влиянием внешней среды
Экзогенные факторы риска ГБ связаны с образом жизни пациента. Численность приобретенных причин, с которыми можно успешно бороться, значительная, но каждый пункт при желании человека легко поддается корректировке. Основные экзогенные факторы риска гипертонической болезни:
- Недостаточные физические нагрузки. Постоянная работа в офисе, передвижение исключительно на транспортных средствах, нехватка времени на посещение тренажерного зала приводит к ослаблению дыхательного отдела, нарушению работы мышц, ухудшению кровообращения. Все эти факторы провоцируют повышение АД.
- Неконтролируемое употребление соли. Хлорид натрия в больших количествах вызывает жажду, задерживает выведение жидкости из организма. Вода вызывает рост объема циркулирующей крови, в результате учащаются сокращения миокарда, что приводит к повышению кровяного давления. Норма употребления поваренной соли – не больше 5 г/сутки.
- Дефицит магния и/или калия. Эти микроэлементы нужны организму для хорошей работы сосудов и сердечной мышцы. При их дефиците возникает риск развития гипертензии.
Опыт других людей
Факторы риска гипертонической болезни включают в себя как внутренние, так и внешние воздействия. Люди отмечают, что эндогенные факторы, такие как генетическая предрасположенность, играют важную роль в развитии гипертонии. Однако, образ жизни также имеет значительное влияние. Люди говорят, что неправильное питание, избыточное потребление соли, недостаток физической активности и стресс могут усугубить проблему. Влияние внешней среды, такое как загрязнение воздуха и неблагоприятные условия труда, также несут определенные риски. Все эти факторы подчеркивают важность комплексного подхода к профилактике гипертонической болезни.
Диагностика
Гипертония определяется разными методами – несколько раз измеряется уровень кровяного давления с помощью тонометра и фонендоскопа, изучается клиническая картина болезни, назначаются клинические, физикальные и инструментальные исследования. Основные диагностические подходы:
- Биохимический анализ крови. Выявляется уровень липопротеинов высокой/низкой плотности и холестерина, определяется уровень сахара. Эти показатели являются важными для определения причины повышенного давления.
- ЭКГ. Электрокардиограмма давно уже является надежным помощником при диагностировании гипертонии. При ЭКГ выявляются перебои в работе сердца, определяется наличие стенокардии, предоставляются данные о смещении сердца с электрической оси, о состоянии миокарда.
- УЗИ сердца. Просвечиваются главные сосуды (сонные артерии), которые ведут к головному мозгу для обнаружения атеросклеротических бляшек, оценки состояния сосудистых стенок и рисков развития инсульта.
- Артериография. Рентгенологический метод исследования стенок артерий и их просвета.
- Допплерография. Ультразвуковая методика диагностики кровотока в венах, артериях, сосудах.
- УЗИ почек. Помогает выявить объемные новообразования в надпочечниках и поражения почечной ткани, ведущие к возникновению ренопаренхиматозной гипертензии.
- УЗИ щитовидной железы. Помогает выявить или исключить влияние щитовидки на развитие у пациента гипертонической болезни.
Лечение
Терапия гипертонии зависит от причины заболевания. Первое, что нужно сделать больному – это исключить все риски при гипертонической болезни. Затем применяется лекарственная терапия в комплексе с немедикаментозными способами: соблюдение антихолестериновой диеты, физические нагрузки, отказ от курения, приема алкогольных напитков. Медикаментозное лечение проводится по разным схемам:
- Пациентам с низким и средним риском развития гипертонииназначается один препарат для снижения давления.
- Пациентам с высоким риском возникновения сердечно-сосудистых патологийпрописывают два или несколько медикаментов с индивидуальной дозировкой.
Выбор лекарственных средств и дозы производится врачом с учетом возраста пациента, сопутствующих патологий и факторов риска. Для лечения гипертонии используют несколько групп препаратов:
- Тиазидные диуретики. Тормозят всасывание хлоридов и натрия в канальцах почек, чтобы они не поступали в кровь, а выводились из организма с мочой (Индап, Гипотиазид).
- Блокаторы кальциевых каналов. Уменьшают поступление кальция, в результате чего уменьшается нагрузка на миокард, снижается АД (Норваск, Верапамил).
- Ингибиторы АПФ. Уменьшают в крови концентрацию гормона – ангиотензина, обладающего способностью сужать просвет кровеносных сосудов, что повышает АД (Энап, Амприлан).
- Антагонисты рецепторов ангиотензина II. Снижают кровяное давление на первой стадии гипертонии (Апровель, Вазотенз).
- Бета-адреноблокаторы. Расслабляют сосудистые стенки, что приводит к улучшению кровообращения, нормализации АД (Конкор, Беталок).
- Центральные альфа-2 агонисты. Урежают частоту сердечных сокращений, что проявляется снижением АД (Моксонидин, Клонидин).
- Прямые вазодилататоры. Расслабляют гладкие мышцы артериол, что провоцирует снижение кровяного давления (Апрессин, Молсидомин).
- Ингибиторы ренина. Способствуют расширению артерий, тормозят активность ренина – фермента с сосудосуживающим действием (Расилез).
Видео
Внимание!
Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Частые вопросы
Какие факторы влияют на гипертонию?
Факторы риска артериальной гипертензии целесообразно разделить на 2 группы: управляемые (избыточная масса тела, потребление алкоголя, курение, низкая физическая активность, повышенное потребление соли с пищей, повышенный уровень холестерина, стрессы) и неуправляемые (возраст старше 55 лет, отягощенная наследственность) …
Каковы факторы риска и причины возникновения АГ?
Нерациональное питаниеНизкая физическая активностьКурениеИзбыточный весЧрезмерное потребление алкоголяПсихоэмоциональные стрессыНеправильное чередование труда и отдыха24 мая 2017 г.
Что может повысить риск заболевания гипертонией?
К факторам риска развития болезни врачи относят ожирение, хронический стресс, неблагоприятную наследственность, атеросклероз, вредные привычки и неправильную диету. Повышение давления может возникать из-за сужения сосудов, нарушения регуляции сердечно-сосудистой системы, гормональных изменений и других факторов.
Что такое риск 4 при гипертонической болезни?
4-я степень риска (очень высокий риск) предполагает вероятность осложнений более 30% в течение ближайших 10 лет.
Полезные советы
СОВЕТ №1
Поддерживайте здоровый образ жизни, включая регулярные физические упражнения, сбалансированное питание и отказ от вредных привычек, таких как курение и употребление алкоголя.
СОВЕТ №2
Контролируйте уровень стресса, так как постоянные нервные перенапряжения могут негативно сказываться на сердечно-сосудистой системе и увеличивать риск развития гипертонии.
СОВЕТ №3
Избегайте воздействия негативных факторов внешней среды, таких как загрязнение воздуха, шум, радиация, по возможности ограничивайте контакт с ними.