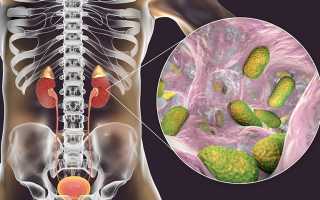
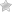Гестационный пиелонефрит — так называют довольно распространенное заболевание почек, развивающееся во время беременности. Страдают недугом, как правило, женщины, впервые решившие стать мамами: организм испытывает стресс и наиболее подвержен инфекциям.
Пиелонефрит не только создает физиологические неудобства. Прогрессирование заболевания во время беременности приводит к ряду серьезных осложнений, вплоть до выкидыша.
Избежать проблем поможет своевременная диагностика и комплекс лечебных мероприятий, назначаемых врачом.
Пиелонефрит: характеристика и виды заболевания
Пиелонефрит относится к разряду инфекционных болезней. Возбудителями выступают патогенные микроорганизмы (чаще энтеробактерии и различные кокки). Проникая через кровь и мочеточники в почки, бактерии вызывают воспалительные очаги в интерстициальных тканях, лоханках, чашечках.
Если вовремя не начать лечение, в процесс будут постоянно вовлекаться новые паренхимы с образованием рубцов на месте отмерших участков. Это в итоге может привести к возникновению почечной недостаточности.
Диагностируют два вида пиелонефрита:
- острый, при котором в почечных лоханках и чашечках развивается гнойный воспалительный процесс. Возникает, как правило, в одной почке, при беременности — в правой;
- хронический, являющийся следствием недостаточной терапии острого заболевания. Иногда возникает как осложнение других воспалительных процессов (например, цистита) или гинекологических проблем. Чаще бывает двухсторонним.
Мнение врача:
Пиелонефрит при беременности – серьезное заболевание, требующее немедленного вмешательства. Во время беременности женщина более подвержена инфекциям мочевыводящих путей из-за изменений в организме. Пиелонефрит может привести к осложнениям как для матери, так и для плода. Поэтому важно обратиться к врачу при первых признаках заболевания, таких как боль в пояснице, частое мочеиспускание, лихорадка. Лечение должно быть комплексным и наблюдаться под контролем врача. Неотложная медицинская помощь и соблюдение рекомендаций специалиста помогут избежать негативных последствий для здоровья матери и ребенка.
Причины болезни у беременных
Прямой причиной болезни являются микробы, попадающие в ткани. Беременность врачи относят к одному из основных факторов риска развития пиелонефрита. Это обусловлено рядом взаимосвязанных обстоятельств.
- Физиологические особенности. Матка женщины увеличивается в размере, сдавливает мочевыводящие пути, что затрудняет отток биологической жидкости. В переполненном мочевом пузыре повышается давление. Происходит явление, известное как пузырно-мочевой рефлюкс: обратный заброс урины в мочеточник.
- Изменение гормонального фона. Продуцируемый плацентой прогестерон расслабляет гладкую мускулатуру мочевого пузыря, провоцирует гипотонус мочеточников, растяжение почечных лоханок. Защитные функции организма ослабевают.
- Гнойные и инфекционные заболевания (фурункулез, ангина, кариес, хронический тонзиллит) снижают иммунитет и без того ослабленного организма. Отсутствие защитных механизмов способствуют легкому проникновению бактериальной микрофлоры.
Застоявшаяся жидкость — идеальная среда для размножения бактерий.
Симптомы заболевания
Один из основных признаков пиелонефрита — боли в области поясницы. Нередко будущие мамы не заостряют на них внимания, приписывая неприятные ощущения возросшей нагрузке на позвоночник.
Боль при беременности обычно возникает с правой стороны и носит локальный характер.
Нельзя откладывать визит к врачу при следующих симптомах:
- повышение температуры тела, головная боль, озноб;
- затрудненное мочеиспускание, нередко сопровождающееся резкими болями;
- замутненная моча, иногда с гнойными выделениями;
- нарушение работы пищеварительной системы;
- боль в области почек усиливается при движении или постукивании.
Хроническое заболевание может проходить бессимптомно, проявляя себя только ноющими поясничными болями. Иногда наблюдается повышение температуры в утренние и вечерние часы.
Мнение пациентов
Во время беременности пиелонефрит может стать серьезной заботой для будущих мам. Многие женщины делятся своим опытом борьбы с этим заболеванием. Они отмечают, что важно обращаться к врачу при первых признаках, следить за гигиеной и употреблять больше жидкости. Некоторые также рекомендуют обратить внимание на профилактику, чтобы избежать повторного заболевания. Важно помнить, что каждый случай уникален, и решения, которые подошли одним, могут не подойти другим.
Диагностика пиелонефрита
Симптомы пиелонефрита схожи с другими воспалительными и инфекционными заболеваниями. Правильно поставить диагноз помогут исследования:
- УЗИ: показывает структурное изменение почек; метод безопасен для плода (в отличие от рентгена);
- анализы мочи: общий, по Нечипоренко, проба Зимницкого — самые надежные методы диагностики. Помогают выявить бессимптомное заболевание по наличию в моче бактерий, белков, лейкоцитов, оценить функциональное состояние почек, эффективность проводимой терапии;
- биохимический анализ крови важен для обнаружения повышенного содержания мочевины и остаточного азота — симптомов воспаления почек.
Диагностику пиелонефрита проводят в стационарных условиях.
Чем опасен пиелонефрит во время беременности
Опасность пиелонефрита для будущей матери и плода оценивают по степени риска:
- I степень характеризуется острым не осложненным воспалением; легко поддается лечению; при своевременной терапии болезнь не представляет угрозы, но в запущенном состоянии возможно инфицирование плода;
- II степень обычно возникает при обострении хронического пиелонефрита, присутствующего в анамнезе будущей матери. Характеризуется частыми осложнениями. При своевременной терапии прогноз благоприятный;
- III степень болезни представляет серьезную угрозу жизни для беременной женщины. Обычно это связано с развитием тяжелой почечной недостаточности, позднего токсикоза. Сюда же относят пиелонефрит единственной почки. Беременность в этом случае противопоказана.
Пиелонефрит может спровоцировать внутриутробное инфицирование плода, стать причиной преждевременных родов. В тяжелом случае вызвать самопроизвольное прерывание беременности на любом сроке.
Обострение пиелонефрита во время беременности
Обострение заболевания во время беременности чаще наблюдается при хроническом вторичном пиелонефрите, который сопровождается другими воспалительными процессами в мочеполовой системе или возникает как осложнение после перенесенной инфекции.
Острый пиелонефрит проявляется обычно на 20–30 неделе. Может быть вызван обструкцией мочевыводящих путей.
Обострение пиелонефрита нередко является причиной позднего токсикоза. Состояние плохо поддается лечению. Вызывает осложнения в виде нарушении функции плаценты, развитию внутриутробной патологии плода.
Лечение пиелонефрита на ранних и поздних сроках беременности
Пиелонефрит относится к заболеваниям, требующим незамедлительной терапии. Мероприятие направлено на уничтожение патогенных микроорганизмов, вызывающих воспалительный процесс. Задачу могут решить антибиотики. Сложность лечения обусловлена необходимостью учитывать влияние антибактериальных средств на плод. Большинство препаратов представляют угрозу для будущего ребенка.
Методы лечения зависят от формы пиелонефрита и срока беременности:
- полусинтетические антибиотики группы пенициллинов (ампициллин, амоксициллин) считаются достаточно безопасными, но они не отличаются высокой эффективностью. Назначают в первом триместре, когда плод особо уязвим. Применяют для лечения легкой степени воспаления;
- антибиотики группы макролидов (эритромицин) или цефалоспоринового ряда (цефалексин, цефтазидим) можно принимать со второго триместра. Назначают для лечения хронического заболевания в стадии обострения строго под лабораторным контролем биохимических показателей;
- спазмолитические препараты не только облегчают боль, но и снимают воспаление. В первом триместре можно принимать но-шпу, парацетамол: препараты проникает через плаценту, но для плода безопасны. Со второго триместра назначают спазмалгон, баралгин;
- специальный комплекс упражнений позволяет снизить давление на мочеточники, восстановить движение мочи;
- витамины назначают с первого триместра для восстановления иммунитета;
- фитотерапию используют с первого триместра параллельно с антибиотиками как вспомогательное средство. Хорошо зарекомендовали себя специальные аптечные фитосредства: канефрон, фитолизин и другие.
Сульфаниламиды, тетрациклины, аминогликозиды смертельно опасны для плода. Прием этих препаратов запрещен на любом сроке беременности.
Профилактика пиелонефрита
Снизить вероятность развития пиелонефрита поможет соблюдение женщиной личной гигиены, отказ от вредных привычек, правильное питание. Необходимо устранить инфекционные очаги (например, кариес).
При наличии у будущей мамы в анамнезе хронического пиелонефрита или цистита врач, помимо особого наблюдения, может назначить:
- растительные антисептики (канефрон Н);
- препараты для стимулирования иммунитета (кордицепс);
- фитотерапию;
- лабораторные анализы.
Пиелонефрит после родов
Обострение пиелонефрита может произойти в послеродовом периоде. Заболевание характеризуется повышением температуры, болезненным мочеиспусканием.
По результатам анализов крови и мочи назначают антибиотики и инфузионную терапию.
При приеме антибиотиков запрещено грудное вскармливание.
Частые вопросы
Какие симптомы пиелонефрита могут возникнуть у беременных?
У беременных женщин с пиелонефритом могут возникнуть симптомы, такие как боль в пояснице, частое мочеиспускание, жар, озноб, тошнота и рвота.
Каковы последствия пиелонефрита для беременности?
Пиелонефрит при беременности может привести к преждевременным родам, низкому весу новорожденного, повышенному давлению у матери и другим осложнениям.
Полезные советы
СОВЕТ №1
Обратитесь к врачу при первых признаках пиелонефрита, таких как боль в пояснице, высокая температура, тошнота или рвота. Не откладывайте визит к специалисту, так как пиелонефрит может негативно повлиять на здоровье как матери, так и ребенка.
СОВЕТ №2
Пейте большое количество воды, чтобы помочь почкам избавиться от бактерий и улучшить общее состояние. Важно поддерживать гидратацию организма, особенно во время беременности, когда увеличивается нагрузка на почки.
СОВЕТ №3
Строго придерживайтесь рекомендаций врача относительно приема антибиотиков и других лекарственных средств. Не принимайте никаких лекарств без предварительной консультации с врачом, так как некоторые из них могут нанести вред развивающемуся плоду.