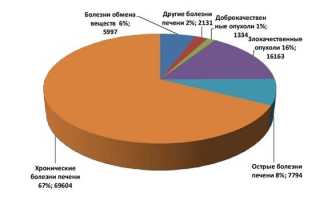
Радикальной мерой при лечении смертельных заболеваний является пересадка органов. При раке, вирусном гепатите трансплантация подразумевает замену больной печени или ее части на здоровую донорскую. Для пересадки берется орган или его часть от живого или умершего человека.
Показания к трансплантации
Пересадка печени необходима при гепатоцеллюлярной карциноме. Только трансплантация может продлить жизнь пациента. Другие показания к выполнению операции:
- тяжелая степень алкогольного цирроза;
- последняя стадия хронических диффузных заболеваний печени;
- врожденные аномалии развития органа;
- вирусные гепатиты;
- злокачественные новообразования;
- острая печеночная недостаточность на фоне интоксикации;
- гемохроматоз, болезнь Вильсона – Коновалова.
Пересадка печени при циррозе
Трансплантация проводится на декомпенсированной стадии заболевания, когда другие методы лечения не помогают. При легкой степени цирроза операцию не делают.
Такое вмешательство требует пожизненной терапии, подавляющей иммунитет.
Операция необходима при следующих состояниях:
- асцит, не поддающийся лечению;
- содержание альбумина в крови меньше 30 г/л;
- желудочные или пищеводные кровотечения, не устраняемые консервативной терапией;
- протромбиновое время выше 16–17с.
При гепатите
Операция проводится на последней стадии болезни при вторичном циррозе. При гепатите С необходимость хирургического вмешательства определяется индивидуально. Возможность поражения пересаженного органа вирусом после операции достигает 90%.
Мнение врача:
Трансплантация печени в России сегодня является эффективным методом лечения пациентов с тяжелыми заболеваниями этого органа. Показания к операции включают хроническую печеночную недостаточность, рак печени, цирроз и другие тяжелые заболевания. Врачи отмечают, что успешность операции зависит от своевременности постановки диагноза и доступности донорского материала. Донорство печени является актом гуманизма, способом помочь тем, кто нуждается в этой жизненно важной операции. Врачи призывают общество к осознанному подходу к вопросам донорства органов, так как это может спасти множество жизней.

Когда пересадка печени противопоказана
Трансплантацию железы не проводят людям с психическими отклонениями. Другие абсолютные противопоказания к операции:
- болезни легких и сердца в стадии декомпенсации;
- СПИД;
- метастазирование злокачественных опухолей;
- тяжелое поражение головного мозга;
- активные инфекции;
- холангиокарцинома.
В группу повышенного риска входят больные, нуждающиеся в интенсивной терапии. Относительные показания к пересадке:
- возраст пациента младше 2 лет или старше 60;
- ранее выполненная операция на желчных путях или печени;
- тромбоз воротной вены;
- портокавальное шунтирование;
- ожирение;
- повторная трансплантация;
- уровень креатинина больше 0,176 ммоль/л;
- тяжелое поражение печени;
- полиорганная недостаточность;
- пересадка железы от CMV- положительного донора к цитомегаловирус-отрицательному реципиенту.
Интересные факты
1. Частая причина пересадки печени в России– вирусный гепатит С. 2. В 2017 году в России было проведено около 2,5 тысячи трансплантаций печени.Это в три раза больше, чем в 2011 году. 3. Половина пересадок печени в России осуществляется посмертно.Доля прижившихся органов в этом случае составляет 85-90%. 4. Гепатит С и алкогольный цирроз печени – лидирующие заболеваниясреди россиян, которым требуется пересадка. 5. Печень является одним из немногих органов, способных к регенерации.Это значит, что после пересадки печени ее функция может восстановиться. 6. Пожилые пациенты могут быть настолько же хорошими кандидатами на трансплантацию печени, как и более молодые пациенты. 7. Пересадка печени может значительно улучшить качество жизни пациента.После пересадки многие пациенты могут вернуться к нормальной жизни. 8. В России существует программа государственного финансирования трансплантации печени.Это означает, что пациенты могут получить бесплатную трансплантацию печени. 9. В настоящее время ведется работа над созданием искусственной печени.Это позволило бы уменьшить количество пациентов, нуждающихся в трансплантации печени. 10. Трансплантация печени является сложной операцией, но она может спасти жизнь человека.Благодаря успехам современной медицины, процент успешных пересадок печени постоянно растет.

Подготовка к трансплантации
Операция на печени опасна рисками и осложнениями. Для нее необходимо письменное согласие больного или его родственников.
Перед трансплантацией проводятся: биохимические, серологические и клинические исследования крови, коагулограмма, рентгенография, УЗИ, КТ.
Дополнительно необходимо:
- Установить совместимость крови и тканей донора.
- Сдать анализы на наличие инфекций.
- Пройти: эхокардиографию, ЭКГ, катетеризацию.
- Сдать кровь для диагностики рака на ранней стадии.
- Пройти тесты, которые помогают изучить желчный пузырь, поджелудочную железу, кровеносные сосуды вокруг печени, кишечник, тонкую кишку.
Опыт других людей
В России трансплантация печени проводится ведущими медицинскими центрами и получает положительные отзывы. Операция необходима при тяжелых заболеваниях печени, таких как цирроз или рак. Донорство печени может спасти жизнь пациенту, и многие люди выражают готовность помочь. Однако, процесс поиска совместимого донора может быть сложным. Важно осознавать риски и преимущества операции, обращаясь за консультацией к опытным специалистам.
Техника проведения операции
Существуют две методики трансплантации железы – ортотопическая и гетеротопическая. В первом варианте пересадка донорского органа проводится в поддиафрагмальное пространство справа (на обычное место). Сначала больная печень удаляется вместе с участком полой вены, а потом помещается здоровая железа (целая или часть).
Гетеротопическая трансплантация проводится на место селезенки или почки без удаления больной печени. Виды используемого трансплантата:
- целый орган умершего человека;
- одна доля трупной печени;
- доля железы от ближайшего родственника.
В 80% случаев проводится ортотопическая операция. В трансплантации участвуют анестезиолог, онколог-хирург, гепатолог и координатор. Операция длится от 8 до 12 часов. Алгоритм действий врачей:
- Гепатэктомия.Пораженный орган удаляется с фрагментом полой нижней вены. Общий желчный проток и все сосуды, идущие к железе, пресекаются. Для поддержания кровоснабжения используют шунты, через которые насосом подкачивается кровь из нижних конечностей к сердцу.
- Пересадка донорской железы.Здоровый орган помещается на место удаленного. Для восстановления кровотока все кровеносные сосуды сшиваются.
- Реконструкция желчеотведения.Донорский орган пересаживается без желчного пузыря. Во время операции создается анастомоз. Он соединяет желчные протоки донорской железы и реципиента. После восстановления уровня билирубина в крови анастомоз полностью удаляется.
Ортотопическая трансплантация печени
Особенность методики заключается в наложении наружного обходного шунта. Завершается операция дренированием брюшной полости и тщательным гемостазом. Такое вмешательство требует от докторов высокой квалификации. Процедура очень сложная и дорогая. Преимущество метода – высокая приживаемость.
Гетеротопическая
Операция по пересадке проводится с целью регенерации больной печени, функции которой временно выполняет трансплантат. Наружные обходные шунты при гетеротопической пересадке не нужны. Отпадает необходимость в пожизненной иммуносупрессивной терапии.
Статьи по теме
- Цирроз печени – лечение народными средствами, применение трав и соков
- Метастазы при раке – симптомы, диагностика, методы лечения, прогноз
- Лечение алкогольного гепатита острого и хронического – список эффективных препаратов
Донорство печени
Самая большая железа человеческого организма способна регенерироваться. Через 14 суток после пересадки она полностью восстанавливается. Первичная реабилитация занимает от 2 суток до 2 недель. Вторичное восстановление (после выписки) занимает от 3 до 6 месяцев.
Требования к донору
Пересадка печени возможна как от близкого родственника, так и от чужого человека. Требования к донору:
- Возраст от 18 до 60 лет.
- Совместимость с реципиентом по резус-фактору, группе крови, тканевой принадлежности.
- Здоровая печень.
Осложнения и риски
Донорами операция переносится хорошо. Согласно статистике, печень после удаления полностью регенерирует в 90% случаев. Только у 12% доноров могут появиться незначительные осложнения.
Отрицательные последствия возникают не только после операции, но и во время вторичной реабилитации.
У доноров могут возникать проблемы с пищеварением:
- развитие диареи;
- симптомы рефлюкса эзофагита;
- непереносимость жирной пищи.
Сколько платят за донорство
Реципиенту придется заплатить за трансплантацию от 200 до 500 тысяч долларов. От живого донора берут лишь фрагмент органа – этот факт отражается на стоимости операции. В России продать печень можно за 2,5 млн. и более рублей. Стоимость операции в разных клиниках может отличаться.
Возможные осложнения после пересадки органа
Для реципиента негативные последствия трансплантации могут развиваться на протяжении трех этапов. Первичная недостаточность возникает в первые 2 суток после операции. С 3 по 14 день велик риск инфицирования органа.
С 5 по 10 сутки после пересадки может произойти отторжение трансплантата.
Возможные осложнения:
- интоксикация;
- некроз печеночных клеток;
- закупорка сосудов тромбами;
- кровотечения;
- тромбоз печеночной артерии или воротной вены;
- желчный перитонит;
- гнойные процессы в брюшине;
- туберкулез;
- вирусный гепатит;
- герпетическое или грибковое инфекционное поражение трансплантата.
Послеоперационное восстановление
Больной проводит в палате интенсивной терапии около 10 суток. В течение 2 месяцев осуществляется амбулаторное лечение. Полное восстановление произойдет через полгода. Реабилитация включает в себя следующие мероприятия:
- соблюдение питьевого режима;
- диетическое питание;
- умеренная физическая активность;
- витаминотерапия;
- прием гепатопротекторов – препаратов, ускоряющих восстановление органа;
- иммуносупрессивная терапия для угнетения иммунитета. Чтобы не произошло отторжения имплантата, она проводится пожизненно.
Диета после трансплантации печени
Сразу после операции пациент получает питание парентерально (минуя пищевод). Потом часть еды подается обычным путем. Через 8–10 суток пациент полностью переводится на энтеральное питание.
Диета после трансплантации включает в себя легкоперевариваемые продукты, которые не оказывают раздражающего действия на органы желудочно-кишечного тракта.
Чтобы не нагружать почки, больному рекомендуется выпивать не более 1 литра жидкости в сутки. Продукты, которые должны присутствовать в рационе после пересадки железы:
- Овощи любые. Запрещены соления.
- Мясо отварное постное: кролик, индейка, курица, говядина. Лучше употреблять его протертым или в виде фарша.
- Филе рыбы в отварном или запеченном виде.
- Супы на овощном бульоне, молочные.
- Макароны, гречка, овсянка, рис.
- Молочные и кисломолочные продукты.
- Муссы, желе, конфеты без шоколада, галеты, ржаной подсушенный хлеб, хлебцы, сухари.
Сколько живут после пересадки печени
Прогноз зависит от здоровья, возраста больного, течения восстановительного периода и выполнения врачебных рекомендаций. Общая выживаемость – от 50 до 80%.
Высокий процент смертности после трансплантации отмечается у людей из группы риска. Частота летальных исходов у них составляет 40% в течение 1 года после операции. На протяжении последующих пяти лет умирают 75% пациентов. В группу риска входят люди с такими патологиями:
- гепатит В;
- онкологические заболевания;
- тромбоз воротной вены (осложненный);
- возраст более 65 лет;
- фульминантное (внезапно и быстро развивающееся) течение гепатита.
Где делают операцию по пересадке печени в России
Все клиники имеют государственную лицензию. Страны-лидеры в области трансплантологии – это США, Германия, Франция и Корея. В России такую операцию делают бесплатно по квотам. Направление взрослому или ребенку выдается региональным Минздравом. Российские медучреждения, которые готовы принять пациента для трансплантации железы:
- РНЦРХТ (г. Санкт-Петербург);
- ФБУЗ «Приволжский окружной медицинский центр» (г. Нижний Новгород);
- СамГМУ центра трансплантации тканей и органов (г. Самара).
Трансплантация печени в Москве
В российской столице пересадкой органов занимаются 2 медицинских учреждения. Их адреса:
- г. Москва, улица Щукинская, дом 1 (ФНЦ трансплантологии и искусственных органов им. Шумакова).
- г. Москва, Б. Сухаревская пл., д. 3, корп. 5 (МЦТП НИИ Скорой помощи им. Склифосовского).
Цена
Стоимость пересадки печени в России намного дешевле, чем в Европе или Америке. По госстандартам цена на операцию колеблется от 80 до 90 тысяч рублей. Пациентам, не желающим ждать очереди, придется заплатить 2,5–3 миллиона рублей.
Видео
Внимание!
Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Частые вопросы
Кто может быть донором при трансплантации печени?
Условия для трансплантации печени от живого донора Донор должен быть родственником реципиента до четвертой степени. Группа крови донора и реципиента должна совпадать. Структура и функции донорской печени и других систем должны быть в норме. Анатомия донорской печени должна быть совместима с реципиентом и им самим.
Чем опасна пересадка печени для донора?
При трансплантации печени риск для живого донора зависит от того, какую часть органа мы берем. Если маленькую для ребенка, то риск смерти — один к тысяче. При заборе большой части правой доли печени риск для донора составляет уже один случай смерти на 500 вмешательств.
Кто может быть донором печени в России?
Кто может быть донором для пересадки печени? Донором может быть родственник или трупный донор — человек, который дал разрешение на посмертное использование органов.
Кто не может быть донором печени?
ахилический гастритхронические болезни печени, в том числе неуточнённые, токсические поражения печеникалькулёзный холецистит с повторяющимися приступами и явлениями холангитацирроз печени
Полезные советы
СОВЕТ №1
Позаботьтесь о своем здоровье печени заранее, следите за своим питанием, избегайте употребления алкоголя и ведите активный образ жизни. Это поможет уменьшить риск заболеваний печени и потребность в трансплантации.
СОВЕТ №2
Если у вас есть желание стать донором печени, обратитесь в специализированный медицинский центр для прохождения соответствующих обследований и получения информации о процедуре донорства.
СОВЕТ №3
При возникновении проблем со здоровьем печени обратитесь к врачу для своевременной диагностики и лечения. Чем раньше вы обратитесь за медицинской помощью, тем больше шансов на успешное лечение без необходимости трансплантации.